Je vois fleurir de nombreuses publications sur l’économie de la santé. Notamment sur l’indigence des moyens. C’est globalement vrai pour l’hôpital. Mais c’est aussi dû à l’absence de choix sur la santé depuis de nombreuses années.
On voudrait pouvoir tout faire tout de suite. Mais aucuns systèmes de santé ne peut être dimensionné pour ce type de crise. Les seuls qui ont su réagir sont les pays qui ont déjà été confrontés à ce type de crise et qui ont donc testé et confiné très tôt parce qu’ils connaissaient les exponentielles et les vitesses de propagations des épidémies. Chez nous le résultat de l’impréparation est la situation de triage à laquelle vont être confrontés les soignants. Il faudra donc à l’issu de cette crise réfléchir à notre système de soin.
Où trouver l’information
Pour prendre du recul, il est nécessaire de consulter les éléments disponibles. Pour ce faire, on dispose de diverses sources (DREES, INSEE, OCD, Banque Mondiale, IRDES, Sénat, etc.). Pour le coût de la santé l’étude synthèse d’Hélène Soual permet de se faire une idée assez juste de la situation économique de la santé. Les indicateurs chiffrés sont toujours à manier avec prudence. On peut leur faire dire ce que l’on veut si on ne prend que quelques données. C’est pour cela que j’ai multiplié les sources. Mais ils permettent aussi de quantifier et d’objectiver une situation. On n’es pas obligé de les utiliser pour faire de l’austérité. En tout état de cause les données qui suivent montrent qu’il faudra modifier drastiquement le financement et l’organisation de notre système de soin car il dépend de la richesse nationale et ne peut pas être déconnecté de l’évolution de celle-ci.
Un des graphiques les plus partagés est celui de la baisse des lits dans les hôpitaux. Le voici.
On constate que effectivement que presque partout, le nombre de lit baisse. Aujourd’hui, on se dit que ce choix était discutable. Mais la réalité de l’économie de la santé est beaucoup plus complexe.
Les hôpitaux apportent beaucoup à la société. Il sera probablement nécessaire de revoir la tarification à l’acte. Nous y reviendrons un peu plus loin dans l’article.
Commençons par des données macro-économiques
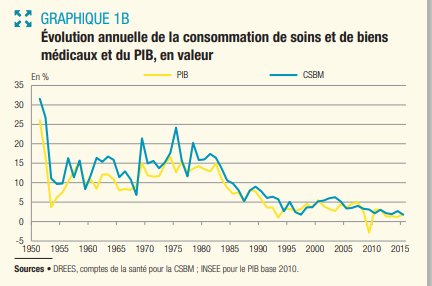
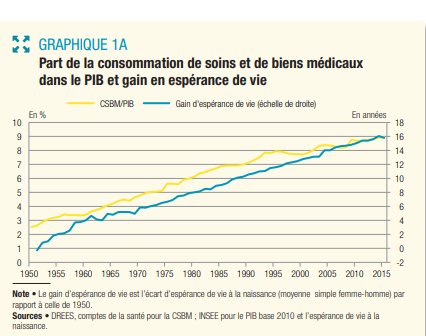
les dépenses de santé sont importantes pour la population. Le lien entre consommation de soins et de bien médicaux et évolution de l’espérance de vie suffit pour s’en convaincre. (La courbe jaune a son échelle sur la gauche et l’espérance de vie sur la droite).
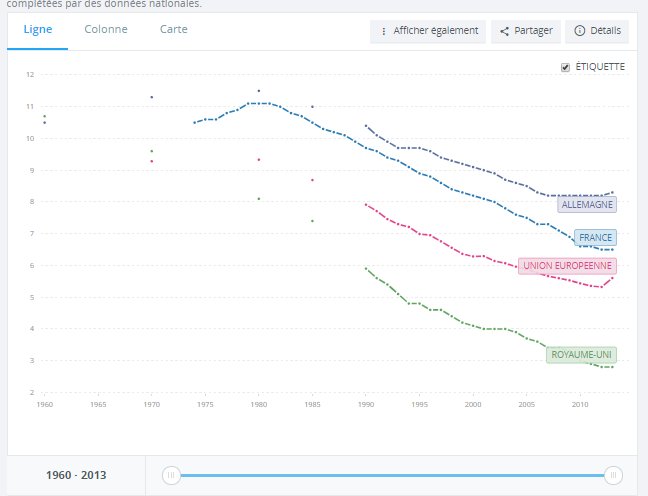
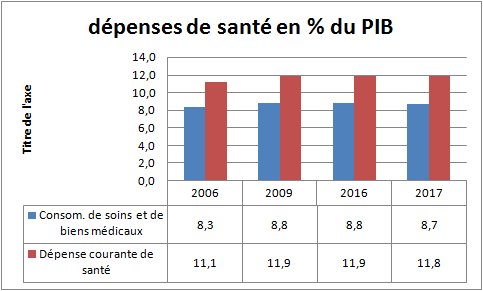
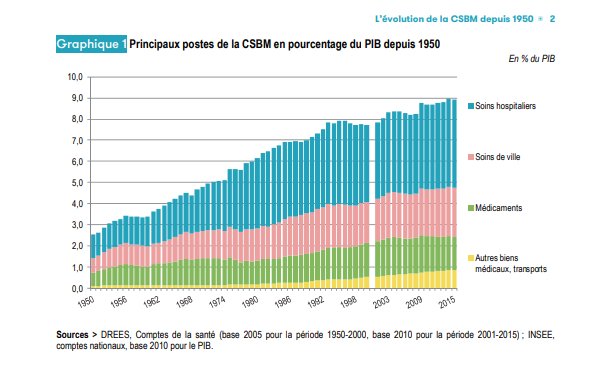
Après avoir fortement évoluées à partir des années 50, les dépenses de santé restent stables. Elles représentent 12 % du PIB (source Drees)
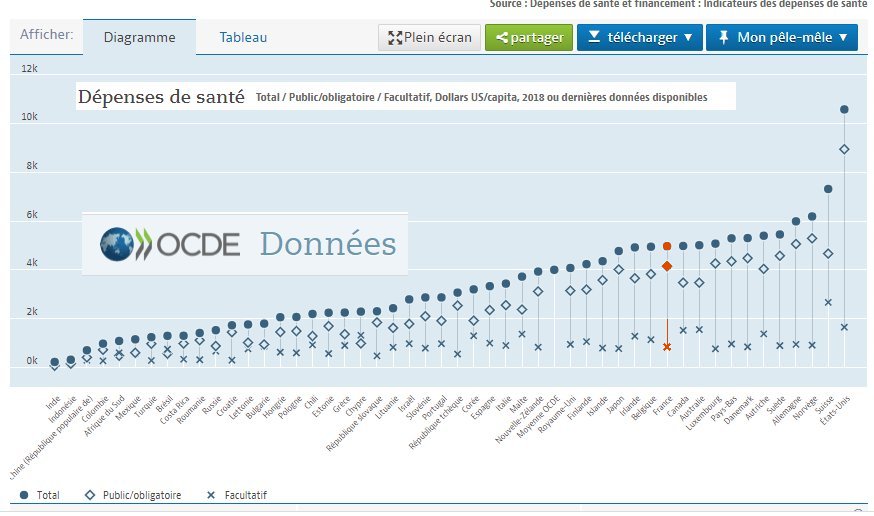
Une comparaison internationale montre que la France est bien placée dans le concert des nations avec un reste à charge pour les patients assez faible.
On constate aussi que les dépenses de santé ne peuvent pas être découplées de l’évolution du PIB.
Lorsqu’on regarde en détail l’évolution des consommation des biens et services médicaux, on constate que l’évolution de l’hôpital est contrainte depuis des années.
L’évolution du coût des soins à l’hôpital est supérieur aux autres dépenses.
L’évolution du prix relatif du soin hospitalier s’explique par deux facteurs. D’une part, l’hôpital requiert du personnel (70 % de la structure des coûts) et d’autre part car le matériel nécessaire a fortement évolué (scanner, IRM, etc.). Mais les hôpitaux et les praticiens médicaux ont fait des efforts. On le constate quand on regarde les taux d’évolution des dépenses.
Ce qui pose problème, c’est surtout la manière dont les actes et les prises en charge à l’hôpital sont financés.
L’Ondam et la T2A
Si vous êtes intéressez pour plus de détail, il y a un bon dossier sur le site vie-publique.fr
Derrière ces sigles barbares se cachent deux notions. L’Ondam désigne l’Objectif National de Dépense de l’Assurance Maladie. En gros le pilotage de l’évolution des dépenses pour coller à la richesse nationale. La T2A désigne le système de tarification à l’acte en vigueur depuis 2004.
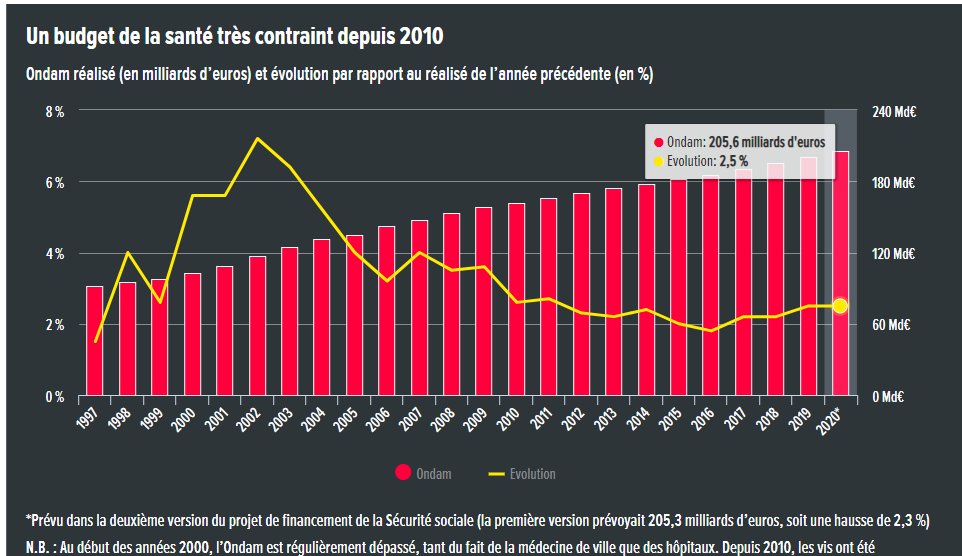
Pour l’Ondam voici l’évolution que l’on retrouve sur le site d’Alternative économique. (Abonnez-vous, il y a pleins de choses intéressantes). On constate que le budget de la santé est très contraint depuis 2010.
Petit retour sur le financement de l’hôpital.
On peut distinguer 3 grandes phases
- Années 70. Financement des hôpitaux au nombre de patient et à la durée des séjours. Le modèle est abandonné car jugé inflationniste.
- Années 80. Enveloppe globale fixée à priori. Les hôpitaux qui se développe parce que la ville grossit ou qu’ils sont dynamiques sont pénalisés. Les autres ont une rente de situation si l’activité se maintien ou décline. De plus, un hôpital ne choisit pas son volume d’activité. Il fluctue d’une année à l’autre. Le système s’avère inadapté.
- A partir de 2004. Tarification à l’acte (T2A). elle concentre aujourd’hui toutes les critiques. La T2A a privilégié la productivité et la rentabilité des activités de soins sans tenir compte des évolutions démographiques et des pathologies ainsi que de l’articulation entre hôpital et soins de proximité.
La conséquence de cette évolution se fait ressentir notamment sur les investissements des hôpitaux. On constate une forte dégradation de l’investissement. Il faudra probablement découpler la tarification à l’activité du financement des investissements. (rapport du sénat page 43) comme l’indique le graphique suivant.
Le fait que le financement de l’investissement courant hospitalier provienne en majorité des tarifs dans lesquels il est globalement inclus, et donc de l’Ondam, soulève le débat : la contrainte financière pèse en effet sur la capacité des établissements à dégager une marge brute pour investir. La recherche de rentabilité et management public opère au détriment de la pertinence médicale des soins. Parallèlement, le fonds pour la modernisation des établissements de santé publics et privés (Fmespp) semble trop faiblement doté.
Mais il faut garder en mémoire que les dépenses publiques évoluent dans toutes les catégories.
J’avais par exemple fait un article pour monter que notre politique carcérale et notre politique de la justice n’avaient pas les moyens nécessaires pour fonctionner. Il manque quelques milliards un peu partout. On pourrait faire le même constat pour l’enseignement supérieur. Il y a d’autres éléments à financer. Lors du grand débat national, nous avions produit avec des collègues économistes d’Albi des éléments d’éclairages. Vous pouvez les retrouver :
Eclairage sur le grand débat national de 2019 (partie 1)
Eclairage sur le grand débat national de 2019 -conférence Université pour Tous (partie 2)
Ce que nous pouvons retenir des deux articles, c’est que nous sommes en univers financier contraint. Il sera impératif de faire des choix. On ne peut pas tout financer ou rembourser en terme de santé. La seule façon de faire des choix, c’est d’éclairer la compréhension des enjeux pour le plus grand nombre. Donc de dire où passe l’argent de la solidarité nationale. De la manière la plus pédagogique possible. Pour que le plus grand nombre comprenne. Ensuite c’est la démocratie qui tranche. Ou la démagogie, si nous ne prenons pas le temps de comprendre la situation. Surtout que la situation actuelle et le choc économique qui va résulté du Covid-19 va certainement contraindre le budget de l’Etat. On savait qu’il y aurait une crise. Elle a lieu. Promettre de la gratuité partout semble pour le moins déraisonnable. Et il paraît inéluctable de revoir toute la fiscalité qui était basée sur la croissance. Même si on sort enfin du dogme de l’austérité et qu’on laisse filer les dépenses.
Le recours aux urgences
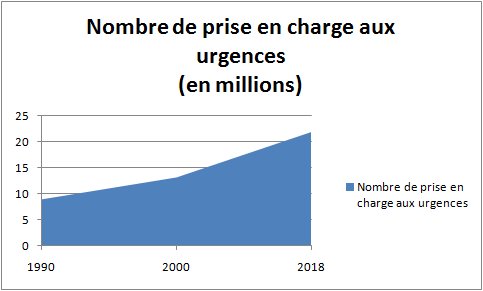
Depuis leur création au milieu des années 1960, les services des urgences ont connu une croissance soutenue et régulière de leur activité, avec une hausse de leur fréquentation estimée à 3,5% par an. On est passé de 7,2 millions de passages en 1990, à 13 millions de passages en 2000 et à près de 22 millions de passages en 2018.
(Source drees)
Le résultat est implacable : augmentation des temps d’attente, difficultés d’hospitalisation en aval des urgences, mécontentement des patients et des personnels, glissement progressif des tâches en amont de l’hôpital vers les services d’urgence, augmentation des agressions à l’encontre du personnel, etc. On comprend que la situation n’est pas tenable.
Les résultats de la consultation sur le système de santé, réalisée par la Fédération hospitalière et IPSOS au premier trimestre 2019 dans le cadre du grand débat national, montrent que 29 % de la population déclare s’être rendue aux urgences au cours de la dernière année. Près de la moitié des personnes avouent avoir eu recours aux services d’urgence pour des raisons inadéquates : difficultés d’obtention d’un rendez-vous auprès d’un médecin, facilité pour faire tous les examens complémentaires sur place, etc. Ils ont eu recours aux urgences alors que leur situation de santé ne l’exigeait pas vraiment.
Dans son livre blanc, l’association Samu-urgences de France constate que la prise en charge par les urgences des accidentés de la route est en net déclin tandis que les pathologies cardiovasculaires et neurologiques et les complications aiguës des cancers et maladies chroniques sont en forte augmentation. Cette augmentation doit être mise en relation avec le vieillissement de la population et l’augmentation concomitante des maladies chroniques. Les populations en grande difficulté ont également recours aux urgences, présentant des pathologies très avancées, ou ayant des difficultés à s‘orienter dans le parcours de soin ou du fait de l’absence de professionnels médicaux à proximité de leur résidence. Pour ces populations, la prise en charge va au-delà de l’urgence de soins. Le renforcement de la demande sociale est nettement perçu par les soignants qui mettent en avant la très grande précarité d’une part des patients accueillis.
C’est aussi un des effets pervers de la tarification à l’acte. La prévention, la prise en charge précoce ou la régulation des soins ont été les grands absents de la réflexion sur la santé.
Et la politique du médicament ?
On pourrait aussi se poser la question de la politique du médicament mais c’est une autre histoire.
Un article que j’aime bien, fait des propositions que je trouve intéressantes. Je n’ai pas la compétence nécessaire en économie de la santé pour juger la pertinence de celles-ci mais elles me paraissent intellectuellement stimulantes.
Démographie médicale
le dernier point épineux est la démographie médicale. Une étude intéressante de la Drees permet d’avoir un état des lieux. On peut retenir que la France compte environ 200 000 médecins actifs. Il s’agit là d’un maximum historique, que l’on considère les effectifs ou la densité de praticiens en activité par habitant. Leur nombre devrait baisser de près de 10 % au cours des dix prochaines années. Au-delà, l’évolution de la démographie médicale dépendra largement des décisions publiques prises aujourd’hui.